Первую группу составляют такие заболевания, как облитерирующий атеросклероз, эндартериты, тромбангииты (б-нь Бюргера), посттромботические окклюзии артерий нижних конечностей. Патогенез связан с полным отсутствием кровотока или его уменьшением, что приводит к трофическим нарушениям большого объема мягких тканей. Характерными признаками данных язв являются обширные площади дефекта и их глубина, также большое количество некротических тканей в ране и вялотекущее заживление. При повреждении скопления лимфатических и венозные сосудов ситуация усугубляется еще и выраженной лимфореей или кровотечением соответственно. Без должного ухода и гигиены раны в большинстве случаев присоединяется инфекция, что приводит быстрому прогрессированию некроза и выраженному проявлению воспалительного и экссудативного процессов.
Лечение имеет многокомпонентный характер. Основным фактором является восстановление кровотока в нижних конечностях или компенсация ишемических явлений. Соответственно бывают, как хирургические (эндартерэктомия, шунтирование, протезирование артерий), так и консервативные (инфузионная терапия, различные аппаратные процедуры) методы. Не всегда один из методов является единственным в решении проблемы артериальной недостаточности, и зачастую прибегают к комбинированному использованию данных направлений. Только лечащий врач на основании состояния здоровья, сопутствующих заболеваний, результатов диагностики и т.д. определяет необходимый вариант лечения.
Второе, и не менее важное , стоит отметить местное лечение – воздействие непосредственно на сам раневой дефект.
Лечение зависит от стадии раневого процесса:
- Перевязки с использованием различных антисептиков, мазей, гелей, а также современных ранозаживляющих повязок.
- Озоно-, лазеротерапия.
- Вакуумная терапия (улучшает отхождение некротических тканей, выделений; микроциркуляцию, рост грануляционной ткани).
- Некрэктомия (удаление нежизнеспособных тканей).
- Аутодерматопластика (пересадка собственной неповрежденной кожи на рану при обширных поражениях или вяло текущей эпителизации).
Лечение трофических язвенных дефектов, причиной которых является поражение крупных артерий, - процесс длительный и требует от пациента должного терпения и сил.
Вторая группа, то есть микроангиопатия, включает себя осложнения сахарного диабета (синдром диабетической стопы) и системных заболеваний (ревматоидный артрит, падагрический артрит, псориаз и т.д.). Основной вклад, естественно, вносит сахарный диабет, так как широко распространен среди населения. Диабетические язвы имеют два варианта развития, основанные на их патогенезе:
Ишемический тип – в данной группе язвы возникают за счёт того, что поражаются капиллярная сеть, артериолы, артерии маленького калибра. Происходит диффузный фиброз интимы, приводящий к уменьшению просвета сосудов или же полному их закрытию.- возникает ишемия тканей пораженного участка. Также характерным признаком является присоединение и активное распространение инфекционного процесса. Раны возникают на дистальных отделах нижних конечностей и представляют как поверхностные, так и глубокие трофические повреждения, включая суставы, сухожилия, фасции, мышцы.
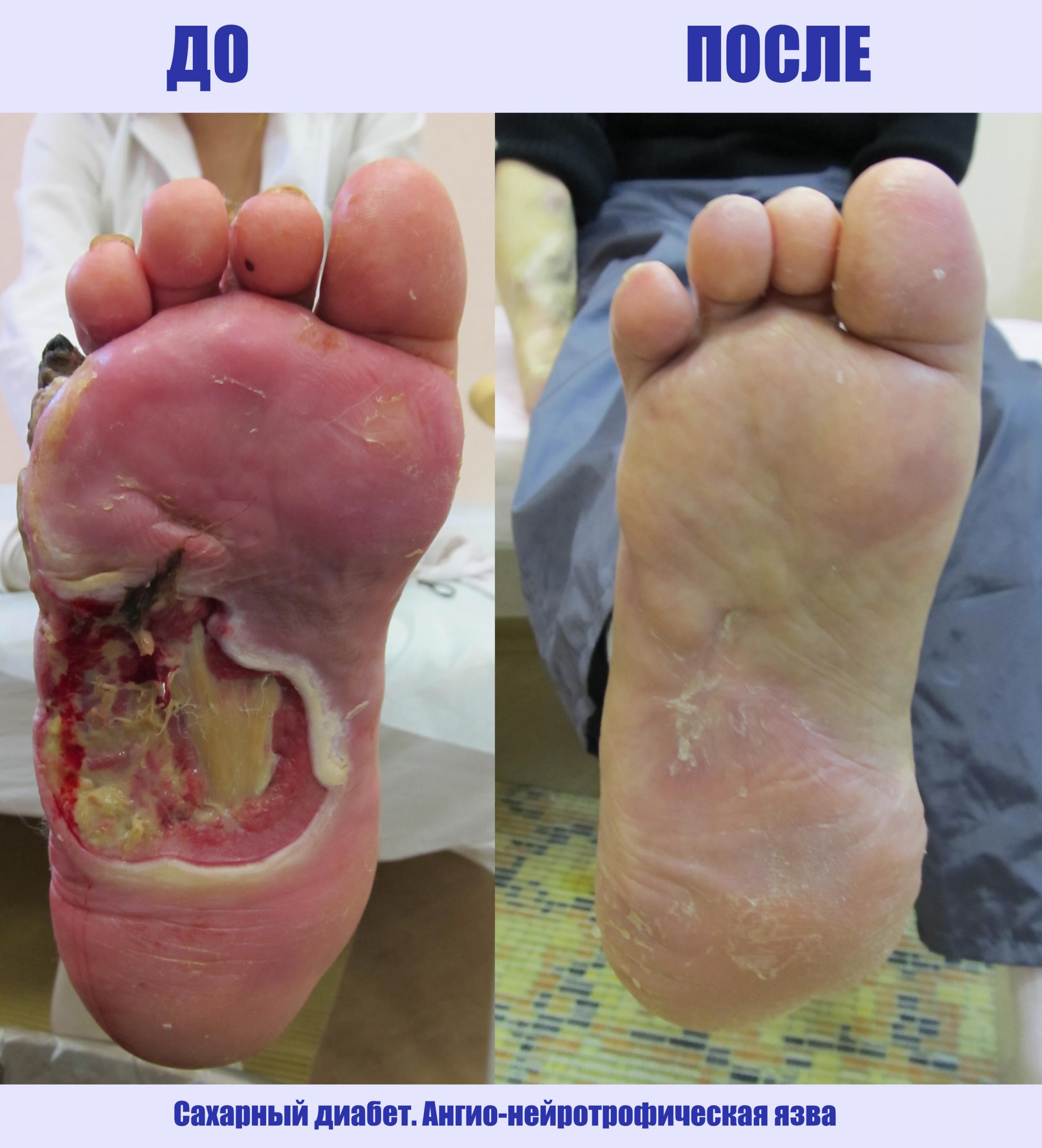 Нейропатический тип – патогненез основан на нарушении сенсомоторной иннервации (диабетическая полинейропатия), связанное с длительной некомпенсированной гипергликемией. Дефицит импульсной иннервации приводит к дисфункции тканей и нарушению их трофики. Гипотрофия затрагивает как кожные покровы (уменьшение толщины эпидермального слоя, гиперкератозы, сухость кожи, трещины), так и глубокие ткани, включая костно-суставной аппарат. На фоне смещения опорных точек и ношения неудобной обуви возникают области длительного сдавливания, что приводит к еще большему усугублению нарушению трофики тканей и даже их травматизации (трещины, мозоли, натоптыши). Появившиеся язвенные дефекты имеют типичную локализацию (подошвенная область, пальцы и межпальцевые пространства, околосуставные области).
Нейропатический тип – патогненез основан на нарушении сенсомоторной иннервации (диабетическая полинейропатия), связанное с длительной некомпенсированной гипергликемией. Дефицит импульсной иннервации приводит к дисфункции тканей и нарушению их трофики. Гипотрофия затрагивает как кожные покровы (уменьшение толщины эпидермального слоя, гиперкератозы, сухость кожи, трещины), так и глубокие ткани, включая костно-суставной аппарат. На фоне смещения опорных точек и ношения неудобной обуви возникают области длительного сдавливания, что приводит к еще большему усугублению нарушению трофики тканей и даже их травматизации (трещины, мозоли, натоптыши). Появившиеся язвенные дефекты имеют типичную локализацию (подошвенная область, пальцы и межпальцевые пространства, околосуставные области).
Лечение диабетических язв, как и в первой группе, имеет многокомпонентный характер:
- Компенсация гипергликемии.
- Восстановление кровотока в микроциркуляторном русле, улучшение насыщением тканей кислородом и питательными веществами.
- Полную или частичную разгрузку стопы.
- Перевязки с использованием специальных повязок , антисептиков и мазей.
- Удаление гнойно-некротических тканей.
- Вакуумная терапия.
- Озоно-, лазеро-, магнитотерапия.
- Пластические операции.
Так как язвенные дефекты при артериальной патологии имеют тенденцию к обширным деструктивным поражениям и инфицированию с молниеносным течением, во избежание потери пальцев или конечности, следует не задерживаться с лечением. А ещё лучше не допускать появление трофических язв. Обязательным условием для таких пациентов является регулярность наблюдения и непрерывность лечения. Приём лекарственных препаратов назначенных врачом, уход за кожей стопы и ногтями (лучше у специалиста подолога), инфузионное и физиотерапевтическое лечение 1 раз в 6 месяцев (даже при выполненном хирургическом вмешательстве по восстановлению магистрального кровотока при облитерирующем атеросклерозе).
Данная категория заболеваний имеет неуклонно прогрессирующий характер. Но соблюдение рекомендаций врача и регулярная консервативная терапия дадут возможность активно передвигаться долгие годы.


 Нейропатический тип
Нейропатический тип








